Les bases des fluides IV pour les scénarios d’urgence

Le médecin hors réseau doit faire face à de nombreux problèmes médicaux. Les hémorragies, les fractures, les brûlures et les infections peuvent constituer des défis majeurs lorsque vous ne disposez pas d’installations médicales modernes à portée de main. Bon nombre de ces problèmes entraînent une perte de fluides dans le corps. La réhydratation orale permet de remplacer ce qui a été perdu, mais que faire si votre patient est inconscient ? En temps normal, c’est là que les fluides intraveineux (IV) entrent en jeu. Selon une étude, près de 90 % des patients hospitalisés ont une perfusion. Dans un véritable scénario de catastrophe à long terme, les hôpitaux seront peu nombreux et éloignés les uns des autres, mais les blessures et les infections seront toujours présentes. Dans la plupart des cas, vous vous en sortirez avec des fluides oraux, mais il est bon de connaître quelques notions de base sur la thérapie IV. Entre de bonnes mains, les perfusions IV sont utilisées pour maintenir l’hydratation, équilibrer les électrolytes, remplacer le sang, administrer des médicaments et même fournir une alimentation. Les fluides IV peuvent sauver des vies, mais peuvent aussi provoquer des situations potentiellement mortelles s’ils sont mal utilisés. Procédez avec prudence.
Avertissement : Ceci est censé être un bref aperçu et non un guide détaillé sur les IV. Veuillez demander une formation médicale qualifiée avant de tenter l’une de ces étapes.
Types généraux de fluides IV
Ci-dessus : La déshydratation peut généralement être traitée par des fluides oraux, mais les fluides IV peuvent être utilisés dans les cas plus graves.

Abonnez-vous dès aujourd’hui et économisez !
L’administration de liquides à un être humain est plus complexe que de mettre de l’essence dans une voiture. Pour comprendre les bases de l’administration de liquides par voie intraveineuse, il est important de comprendre certains termes.
Un “soluté” est un solide qui se dissout dans un liquide. Un exemple classique de soluté est le sel dans l’eau. Le sel est le soluté qui se dissout dans l’eau (un “solvant”) pour former un “solut-ion” salin. Les liquides IV qui contiennent des solutés dissous dans l’eau sont appelés “cristalloïdes”. Ce sont les solutions les plus couramment utilisées pour remplacer les liquides et équilibrer les électrolytes.
Les fluides dans un vaisseau sanguin peuvent se trouver à l’intérieur des cellules (“intracellulaires”) ou à l’extérieur des cellules (“extracellulaires”). Le fluide présent dans les vaisseaux sanguins à l’extérieur des cellules est appelé “plasma”. La concentration de solutés (“osmolalité”) d’un liquide IV particulier affecte l’équilibre de pression (“tonicité”) du plasma. Le choix du bon liquide IV est important, car il détermine si les globules rouges restent stables, diminuent ou gonflent.
Il existe trois tonalités principales pour les liquides IV : isotonique, hypertonique et hypotonique.
Ci-dessus : Les sacs en plastique ont remplacé les bouteilles d’IV en verre dans la médecine moderne.
Fluides isotoniques : Ces liquides ont une concentration en solutés similaire à celle que l’on trouve naturellement dans le plasma, de sorte qu’ils ne provoquent pas de mouvement de pression significatif du liquide dans ou hors des globules rouges du patient. Les solutions IV de ce groupe comprennent les plus connues : le sérum physiologique à 0,9 %, la solution de Ringer lactée et le dextrose à 5 % dans l’eau. Vous les utiliserez pour remplacer les liquides perdus par déshydratation.
Les fluides hypotoniques : Ces fluides ont des concentrations de solutés inférieures à celles du sang, d’où une tonicité inférieure à celle du plasma. Lorsque les cellules du sang contiennent plus de solutés que le liquide intraveineux ou le plasma, elles ont tendance à gonfler car la pression osmotique y fait pénétrer de l’eau. Les solutions hypotoniques sont utilisées lorsqu’un patient présente des taux de sodium très élevés ou un état qui déshydrate les cellules, comme l’acidocétose diabétique. Il s’agit par exemple du sérum physiologique “demi-normal” (0,45 %) et de l’eau stérile.
Fluides hypertoniques : Ces fluides ont une concentration de solutés plus élevée que le sang. Ils sont généralement utilisés en soins intensifs pour traiter les taux de sodium très bas, qui peuvent provoquer la formation de liquide dans les poumons. La solution hypertonique va aider à éliminer l’excès de liquide des globules rouges. Un exemple serait du dextrose à 5 pour cent dans une solution saline normale à 0,9 pour cent ou même une solution saline à 3 pour cent.
En pratique, le médecin de famille qui a la chance de disposer d’installations IV et d’une réserve de liquides isotoniques IV les utilisera pour remplacer les liquides perdus par déshydratation ou, peut-être, par hémorragie. L’ajustement des électrolytes comme le sodium avec des solutions hypotoniques ou hypertoniques dépend de la connaissance du niveau, généralement identifié par des tests de laboratoire. Ces tests étant rares, cela implique des suppositions risquées.
Ci-dessus : Orifices de la poche à perfusion et chambre de perfusion
Dans les situations de survie, les décès dus à une déshydratation sévère peuvent être évités en administrant des liquides comme le lactate de Ringer ou une solution saline normale à 0,9 %. C’est ce qu’on appelle la “réanimation liquidienne”. Le lactate de Ringer est un mélange d’eau, de chlorure de calcium, de chlorure de potassium, de chlorure de sodium et de lactate de sodium.
La plupart des cas de déshydratation peuvent être améliorés avec des liquides oraux. Pour identifier une déshydratation qui nécessite une réanimation par voie intraveineuse, il faut rechercher les signes suivants :
- Soif
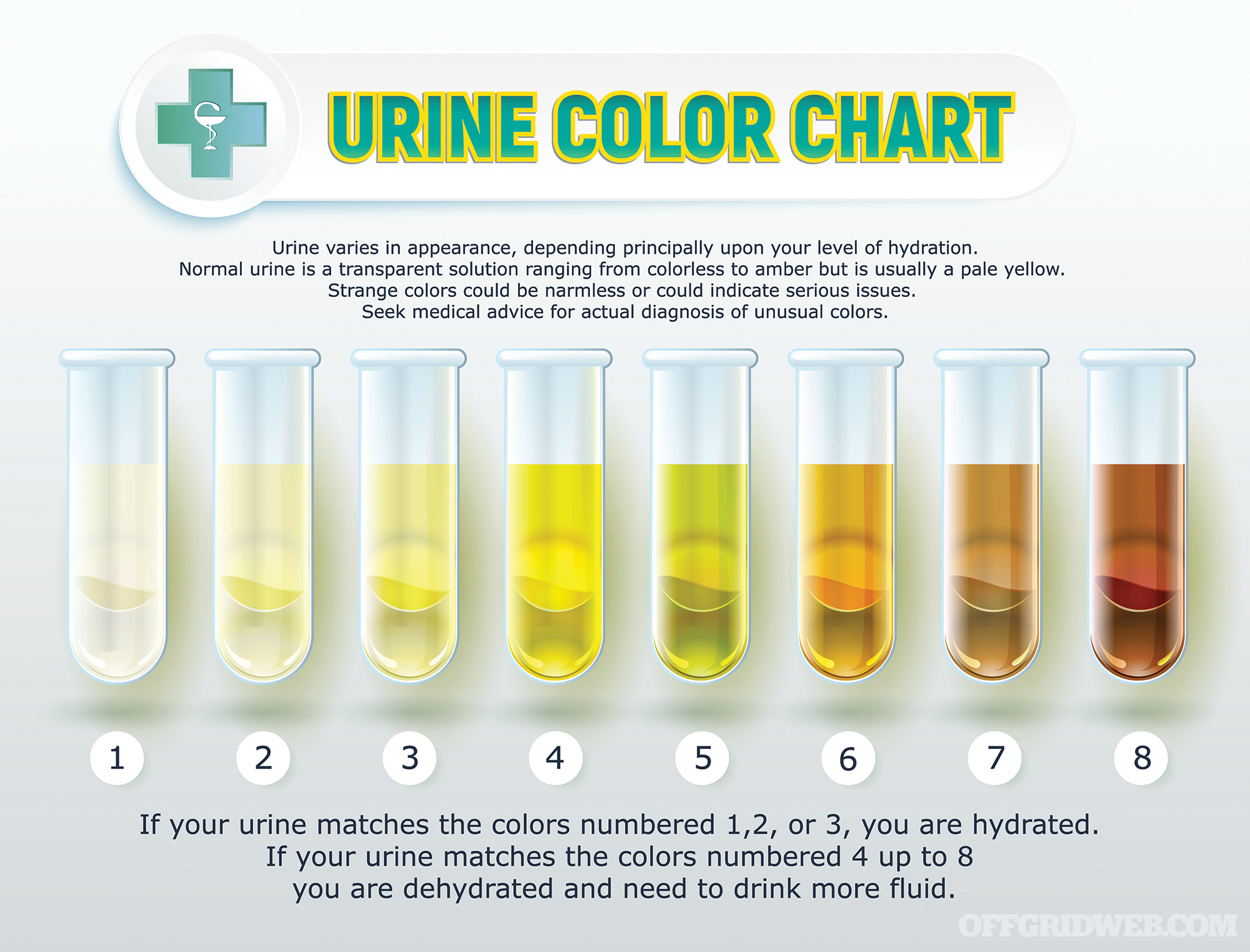
- Urine foncée à volume réduit
- Pouls faible et rapide
- Vertiges ou évanouissement
- Bouche et lèvres sèches
- Yeux enfoncés
- Fatigue
- Léthargie
- Faible tonicité de la peau (“turgescence”)
Ci-dessus : Les fluides plus épais comme les globules rouges emballés nécessitent des cathéters de plus grand calibre.
Pour vérifier la turgescence, pincez la peau de l’avant-bras. Normalement, la peau se détend immédiatement, mais elle reste “tendue” chez les victimes de déshydratation. La déshydratation est plus souvent observée chez les personnes qui ont une forte fièvre ou qui sont diabétiques, qui vomissent, qui sont alcooliques ou qui ont trop chaud.
Quelle quantité de liquide doit-on donner en cas de déshydratation ? Pour les personnes âgées de plus d’un an, les Centers for Disease Control and Prevention (CDC) recommandent 30 ml de lactate de Ringer (de préférence) ou de solution saline normale par kilogramme de poids corporel (1 kilogramme équivaut à 2,2 livres) dans les 30 premières minutes et 70 ml/kg répartis sur les trois heures suivantes. S’il n’y a pas d’amélioration, vous pouvez continuer pendant des périodes plus longues. Cela peut être nécessaire chez une personne atteinte de choléra, où d’énormes quantités de liquides sont perdues sous forme de diarrhée aqueuse. Les signes d’amélioration comprennent un volume d’urine plus important et de couleur plus claire, des pouls plus forts, une bonne turgescence de la peau, la disparition des vomissements et une diminution de la soif. Une fois l’état du patient amélioré, la perfusion peut être retirée et le patient peut passer à l’administration de liquides par voie orale.
Ci-dessus : L’état d’hydratation peut être déterminé par la couleur de l’urine.
Les sels de réhydratation orale sont disponibles dans le commerce pour être mélangés à de l’eau, ou vous pouvez en fabriquer vous-même. La formule simple consiste à mélanger 6 cuillères à café de sucre et ½ cuillère à café de sel dans un litre d’eau. Vous pouvez également choisir d’ajouter une petite quantité de substitut de sel (source de potassium) et une pincée de bicarbonate (bicarbonate de soude) au mélange. Un agent aromatisant peut également être ajouté pour donner un meilleur goût à la solution. Les personnes qui se remettent d’une déshydratation, de vomissements ou d’une diarrhée doivent commencer par boire de fréquentes gorgées de la solution plutôt que de l’engloutir.
Note sur la solution saline “normale
Pourquoi la solution saline à 0,9 pour cent est-elle appelée solution saline “normale” ? En 1883, un scientifique néerlandais nommé Hamburger a suggéré que la concentration de sels dans le corps humain était de 0,9 %. Il a déclaré qu’une solution de concentration égale serait un contenu “normal” pour les fluides IV, et le nom est resté.
Composants d’un ensemble IV
Des matériaux spéciaux sont nécessaires pour les perfusions intraveineuses. Un set IV typique contient un certain nombre de composants pour l’insertion et l’entretien de la thérapie.
Fluides IV : Dans le passé, les fluides comme la solution saline normale ou le lactate de Ringer étaient présentés dans des bouteilles en verre. Aujourd’hui, ils sont presque universellement dans des sacs en plastique stériles. Les sacs peuvent contenir entre 50 et 1 000 millilitres. Pour la déshydratation, les sacs de 1 litre sont les meilleurs en raison du volume de liquide nécessaire. Les petites poches de 50 ml sont utilisées pour administrer des médicaments dilués par voie intraveineuse, bien que la plupart des poches IV soient dotées d’un orifice permettant l’injection de médicaments dans la poche principale.
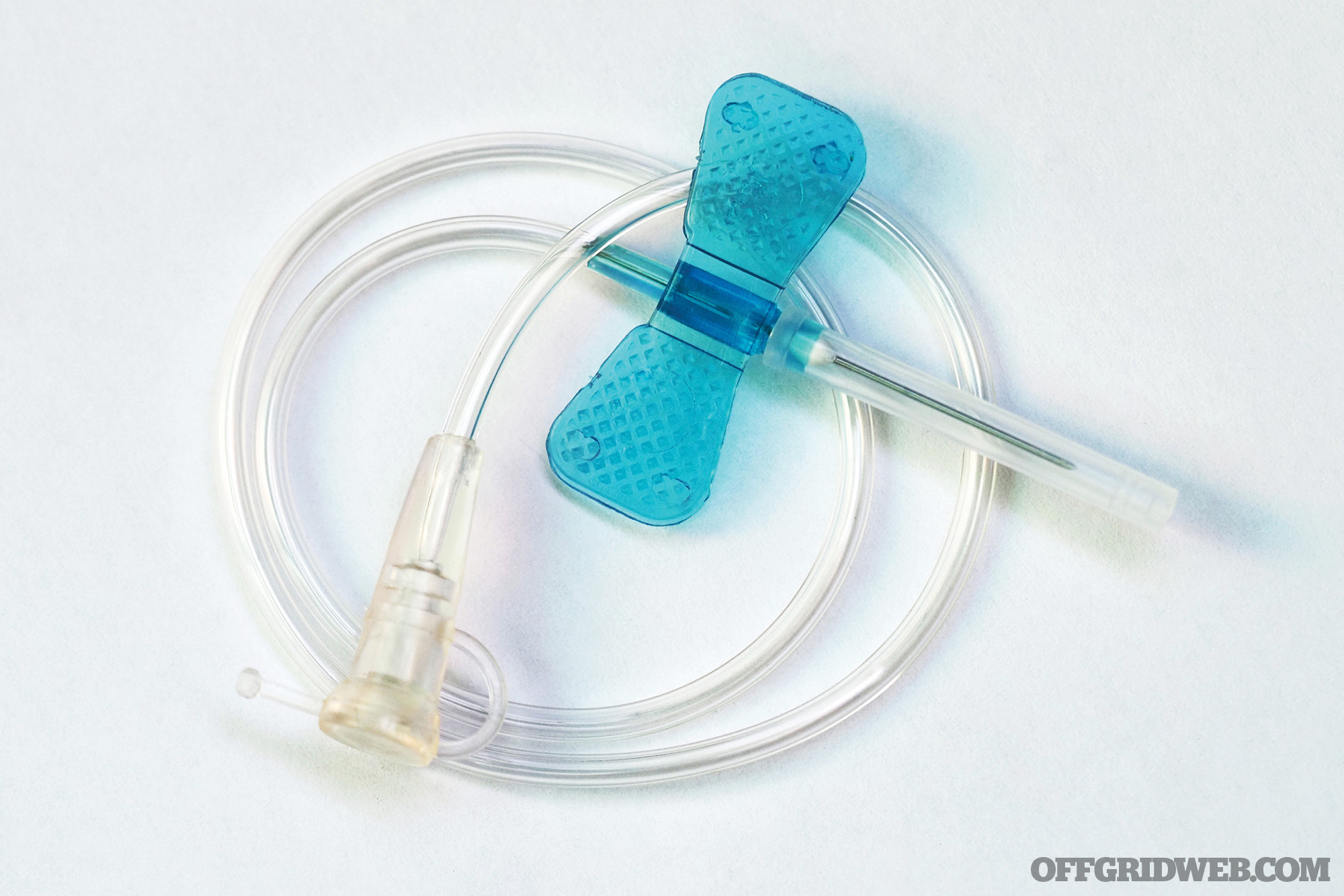
Cathéter IV : Le cathéter IV est un tube en plastique creux qui est préchargé sur une aiguille creuse et biseautée. L’aiguille/le tube est attaché à un “moyeu” qui reste au-dessus de la peau. Une petite chambre transparente se trouve derrière le moyeu et permet à l’infirmier de voir quand le sang de la veine s’écoule dans le cathéter après une insertion réussie. Le cathéter est ensuite relié à un tube qui s’attache à la poche de fluide.
La taille des aiguilles à perfusion varie généralement de 14 à 24 gauges, une mesure qui indique le diamètre interne du cathéter. Plus le calibre est élevé, plus le cathéter est étroit. Une solution saline peut être perfusée à l’aide d’aiguilles de petit calibre, mais les liquides plus épais, comme les globules rouges, nécessitent des aiguilles de plus grand calibre.
Ci-dessus : Aiguille IV papillon
Tubulure IV : Également connu sous le nom d’ensembles de perfusion primaire, il s’agit de la tubulure qui relie les sacs de perfusion au cathéter de perfusion. La connexion est généralement un “pic” qui insère une extrémité de la ligne dans la poche. Le set contient une “chambre de goutte à goutte” qui permet d’estimer le débit des liquides IV qui passent dans la tubulure. Elle permet également aux gaz de s’élever hors du liquide et d’empêcher le passage dans la ligne IV. Afin de contrôler le taux de liquide qui passe dans la veine, une pince à rouleau est fournie sous la chambre compte-gouttes. Les sets de perfusion primaires sont généralement dotés d’un port plus bas dans lequel les médicaments peuvent être directement injectés. Des rallonges sont disponibles pour les cas où une longueur supplémentaire est nécessaire. Toute la ligne est rincée avec du liquide pour éliminer l’air avant d’être connectée au cathéter.
Tourniquets, bandelettes, antiseptiques : Des lingettes à l’alcool ou à la povidone iodée sont utilisées pour nettoyer la peau du site avant la procédure. Une fine bande de garrot est utilisée au-dessus du site d’insertion envisagé afin de rendre la veine facilement identifiable. Une fois le cathéter placé et l’aiguille métallique retirée, on utilise du Tegaderm ou un autre adhésif pour fixer la ligne en place. La date et l’heure de l’insertion sont notées.
Ci-dessus : Set de perfusion primaire
Conseils pour la pose d’une perfusion
Ci-dessus : Ligne IV fixée en place
- Mettez des gants et connectez le tube IV à la poche de fluide. Rincez toute la ligne avec du fluide.
- Si le patient est droitier, choisissez une veine sur le bras gauche et vice versa.
- Commencez par les veines les plus éloignées du torse et allez vers le haut, mais si une perfusion est nécessaire en cas d’urgence, vous devrez peut-être la placer dans le creux du bras.
- Appliquez le garrot de façon serrée, à environ 20 à 25 cm au-dessus du site d’insertion de l’aiguille. Demandez au patient de serrer et de desserrer le poing.
- Sentez la veine. Elle doit sembler “rebondie” par rapport aux tissus environnants. Ne tapez pas sur la veine ; en la tapotant avec le pouce et l’index, vous risquez de la faire ressortir.
- Désinfectez le site d’insertion avec un tampon d’alcool dans le sens du flux veineux.
- Une fois que l’alcool a séché, tirez sur la peau tendue juste en dessous du site d’entrée pour stabiliser la veine.
- En prenant soin de ne pas toucher l’aiguille ou le cathéter avec vos gants, insérez le cathéter à un angle de 15 à 30 degrés juste au-dessus de la veine. Si vous le faites par le côté, vous risquez de pousser la veine sur le côté et de la rater.
- Assurez-vous que le biseau de l’aiguille est orienté vers le haut pour qu’elle glisse plus facilement.
- Une fois que le cathéter est dans la veine, détachez le garrot pour éviter qu’il ne se gonfle en raison d’une augmentation de la pression. Faites glisser doucement l’aiguille pour l’éloigner du cathéter et la faire sortir.
- Appuyez un doigt sur le cathéter inséré pour éviter tout écoulement de sang pendant le raccordement de la tubulure.
- Fixez le cathéter avec du ruban adhésif et desserrez lentement la pince à roulette pour commencer la perfusion.
Ci-dessus : L’option la plus rapide pour un site IV est souvent le creux du bras, mais cela limite la mobilité.
Complications de l’IV
Il existe de nombreuses raisons pour lesquelles une thérapie intraveineuse peut s’avérer nécessaire, mais de nombreuses personnes suivent aujourd’hui un traitement par perfusion dans des situations autres que les urgences médicales. Certains se rendent dans des ” salons de perfusion ” où l’on vante les mérites des traitements contre la gueule de bois, les rhumes et les grippes, et d’autres problèmes. Si l’hydratation est une partie de la réponse à ces problèmes, il est important de savoir qu’il existe plusieurs risques associés à toute thérapie IV.
Ci-dessus : Cette image montre un site IV “explosé”.
Infiltration : L’infiltration se produit lorsque l’extrémité du cathéter glisse hors de la veine. Cela peut se produire lors d’une pose défectueuse ou d’un mouvement excessif. Le cathéter IV traverse la paroi de la veine, ce qui entraîne une fuite dans les tissus environnants. Cela a tendance à provoquer une douleur et un gonflement. Arrêtez la perfusion, appliquez une compresse chaude ou froide (les avis divergent quant à la meilleure solution) et surélevez le membre.
Extravasation : L’extravasation désigne l’infiltration dans les tissus environnants de substances contenues dans le liquide IV, qui peuvent être dangereuses, comme les médicaments de chimiothérapie. Elle provoque des gonflements et des douleurs. Dans le pire des cas, elle peut entraîner la mort des tissus. Retirez immédiatement la ligne IV.
Phlébite : La phlébite est une inflammation d’une veine. Une mauvaise insertion du cathéter IV peut causer un traumatisme qui entraîne une rougeur et une douleur et prédispose la zone à l’infection. Retirez la perfusion et traitez avec des compresses chaudes et des anti-inflammatoires. Dans certains cas, la phlébite peut entraîner la formation d’un dangereux caillot de sang (“thrombose”).
Infection : Chaque fois que la peau est brisée lors de la pose d’un cathéter IV, la barrière contre l’infection est affaiblie. Les signes d’infection comprennent la rougeur, la chaleur, la sensibilité et la fièvre. Il est impératif d’observer attentivement le site de l’IV pour étouffer ces infections dans l’œuf. Des liquides intraveineux mal stérilisés peuvent également causer des problèmes. Une infection du sang causée par une perfusion contaminée peut se propager à l’ensemble du corps et être fatale.
Surcharge : Si l’on ne surveille pas attentivement les liquides administrés au patient, la surcharge peut entraîner une “hypervolémie”. Le patient surchargé présentera probablement un gonflement des extrémités, une augmentation de la pression sanguine et une détresse respiratoire, entre autres symptômes.
Proctoclyse : Une alternative controversée
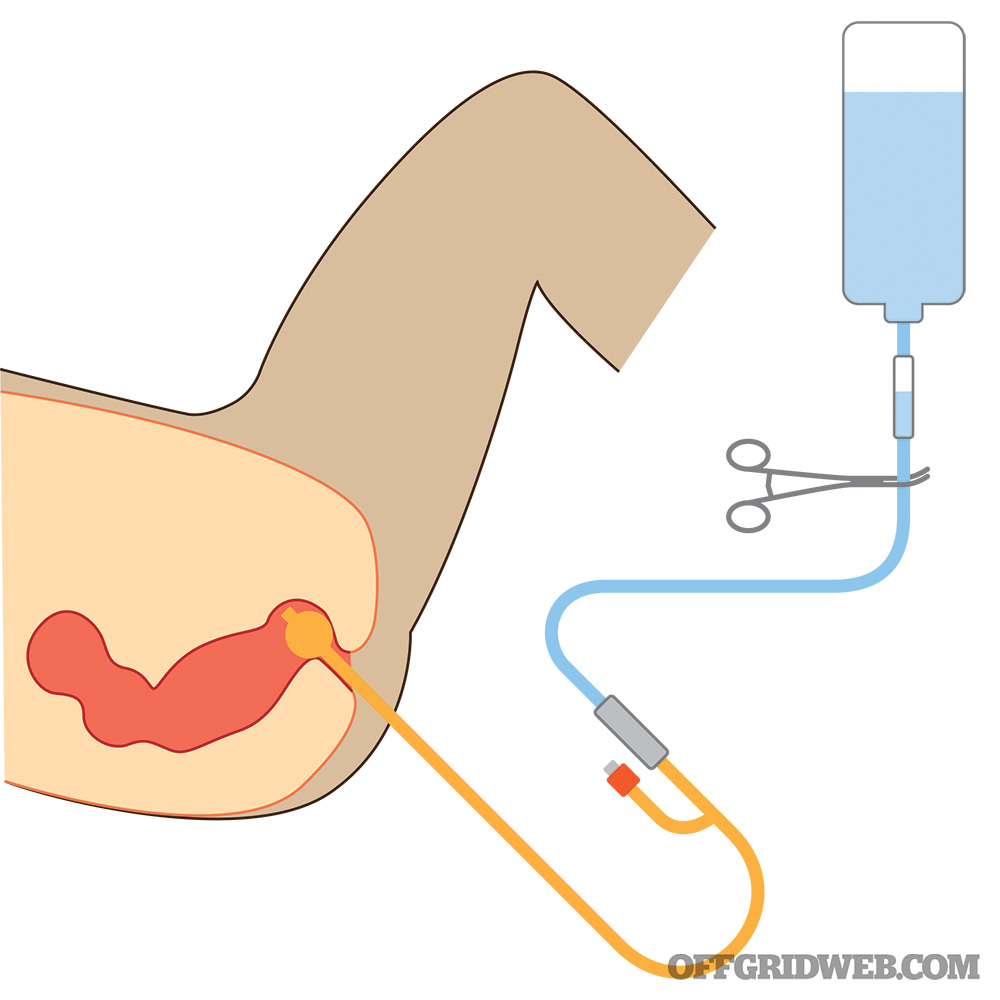
Dans les moments difficiles, il est peu probable que le médecin de survie trouve de grandes quantités de solutions et d’équipement IV sur ordonnance. En sortant des sentiers battus, nous nous tournons vers ce qui était utilisé dans le passé lorsqu’un patient inconscient avait besoin de liquides. Pendant la Première Guerre mondiale, une méthode aujourd’hui controversée était utilisée : la réhydratation rectale, également appelée “proctoclyse”.
Ci-dessus : Voici une installation pour la réhydratation rectale, à utiliser uniquement dans des situations extrêmes.
Le gros intestin a pour fonction d’absorber l’eau, les électrolytes et les vitamines (mais pas les nutriments), en laissant des déchets solides. Il va de soi que, si le côlon peut absorber des liquides introduits par le “haut”, il devrait être capable de les absorber par le “bas”. L’avantage de la réhydratation rectale est que de l’eau stérilisée ou des solutions de réhydratation orale pré-mélangées peuvent être utilisées efficacement par le rectum pour améliorer le statut hydrique. Il s’agit d’une solution peu coûteuse et facilement disponible lorsque la thérapie intraveineuse n’est pas possible.
Pour effectuer une proctoclyse, vous aurez besoin des éléments suivants :
- Eau stérilisée/solution saline normale/solution saline de réhydratation orale.
- #Sonde nasogastrique (NG) n°22 ou sonde urinaire de Foley n°14 avec une seringue de 10 ml.
- Un récipient réservoir pour contenir les fluides
- Tubes pour relier le réservoir au cathéter NG ou Foley.
- Gants (lavez-vous les mains !) et lubrifiant
- Un clamp ou une autre méthode pour réguler le taux de perfusion (250 à 400 cc/heure)
- Un moyen de fixer le tube en place
- Un “support” pour placer le réservoir à un niveau plus élevé que celui du patient.
- Equipement pour surveiller les signes vitaux
Les fluides utilisés doivent être réchauffés à la température normale du corps pour éviter une baisse excessive de la température corporelle. Placer le patient sur le côté gauche diminue les fuites. Surveillez étroitement les signes vitaux tout au long de la procédure.
Si vous utilisez une sonde nasogastrique, elle peut être insérée plus loin dans le gros intestin que la sonde de Foley, ce qui peut entraîner une meilleure absorption. La sonde de Foley empêchera toutefois une grande partie des fuites que vous pouvez constater avec la sonde nasogastrique (les sondes de Foley ont un ballon gonflable qui peut servir de “bouchon”). La sonde nasogastrique est insérée à environ 15 pouces. La sonde de Foley ne doit être insérée qu’à environ 5 à 8 pouces avant de remplir le ballonnet d’eau à l’aide d’une seringue, puis de tirer doucement jusqu’à ce que le ballonnet rencontre une résistance. Un effet de lavement peut être observé si des volumes élevés de liquides sont administrés trop rapidement. Si cela est observé, arrêter immédiatement la proctoclyse (le patient perd des liquides).
Il est important de savoir que la proctoclyse n’est pas destinée à “nourrir” et a même été utilisée comme méthode de torture dans le passé. N’essayez jamais cette procédure si vous disposez d’une aide médicale moderne.
Ci-dessus : Les perfusions peuvent vous sauver la vie, mais il est essentiel de suivre une formation sur la façon de les administrer en toute sécurité afin de ne pas aggraver une situation déjà difficile.
À propos de l’auteur
Joe Alton, MD, est un médecin, un défenseur de la préparation médicale et l’auteur du prix d’excellence 2022 en médecine, The Survival Medicine Handbook : Le guide essentiel pour quand les secours ne sont pas en route.et d’autres livres. Alton est le fondateur du site Web de médecine de survie doomandbloom.netavec plus de 1 200 articles, podcasts et vidéos sur la préparation médicale. Il est le concepteur d’une gamme complète de kits et de fournitures médicales de qualité à l’adresse suivante store.doomandbloom.net.
Préparez-vous maintenant :
Divulgation : Ces liens sont des liens d’affiliation. Caribou Media Group reçoit une commission sur les achats qualifiés. Merci !
Divulgation : Ces liens sont des liens d’affiliation. Caribou Media Group reçoit une commission sur les achats qualifiés. Merci !
 RESTEZ EN SÉCURITÉ : Téléchargez une du numéro sur l’épidémie d’OFFGRID
RESTEZ EN SÉCURITÉ : Téléchargez une du numéro sur l’épidémie d’OFFGRID
Dans le numéro 12, Magazine Offgrid a examiné de près les mesures à prendre en cas d’épidémie virale. Nous offrons maintenant une copie numérique gratuite du numéro d’OffGrid Outbreak lorsque vous vous abonnez à la lettre d’information électronique d’OffGrid. Inscrivez-vous et recevez votre copie numérique gratuite
Source de l’article